糖尿病と透析―透析を回避するために知っておくべきこと

糖尿病と診断され、「将来、透析になったらどうしよう…」と不安に感じていませんか。
ご自身の体のこと、そしてこれからの生活のこと。
「すでに腎機能が下がっている」「透析のリスクは高い」
そういわれている方でも、正しい知識を身につけ、適切な対策を講じることで、透析を回避できる可能性は十分にあります。
この記事では、糖尿病と透析の関係について、最新のエビデンス(科学的根拠)を交えながら、専門医の視点で分かりやすく解説します。
なぜ糖尿病で透析が必要になるのか?

糖尿病の三大合併症の一つに「糖尿病腎症」があります。これは、高血糖の状態が続くことで腎臓の機能が低下してしまう病気です。
腎臓は、血液をろ過して老廃物や余分な水分を尿として排出する、いわば体内の「フィルター」です。このフィルターの役割を担っているのが、糸球体(しきゅうたい)と呼ばれる毛細血管の集まりです。
しかし、血糖値が高い状態が続くと、この糸球体の血管が少しずつダメージを受けて硬くなります。その結果、フィルターの目が詰まったり、逆に目が粗くなって本来体内に残すべきタンパク質(アルブミン)が尿に漏れ出したりするようになります。
この状態が進行すると、腎臓は老廃物を十分に排出できなくなります。そして、体内に毒素が溜まってしまう「尿毒症」という危険な状態に陥ります。こうなると、自分の腎臓の代わりに人工的に血液をきれいにする「透析療法」が必要になるのです。
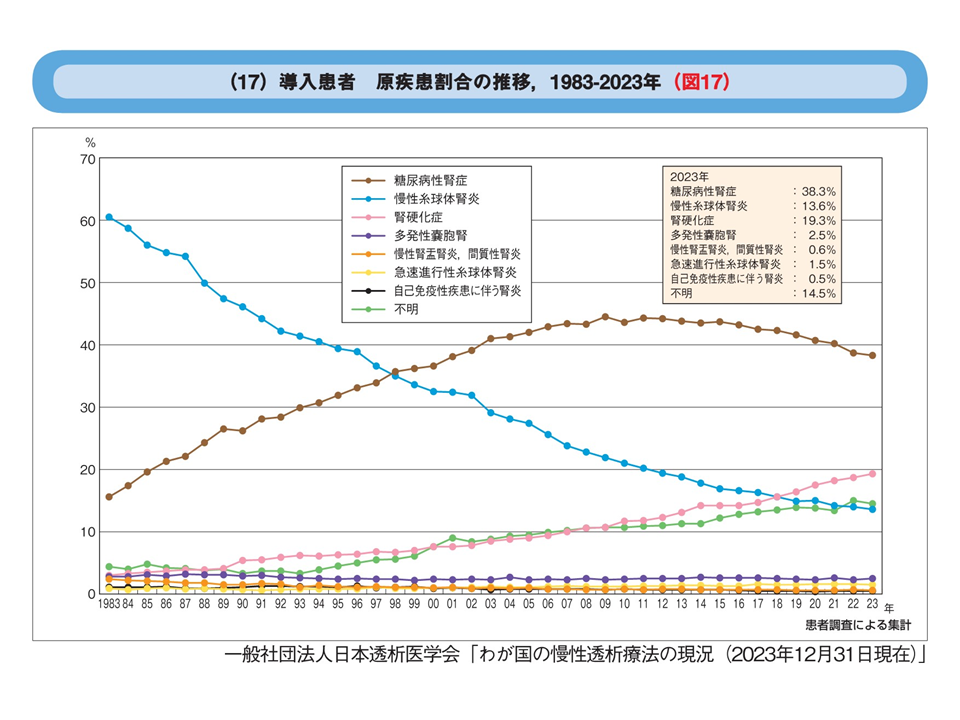
残念ながら糖尿病は現在では透析導入原因の第一を独走している状態です。
だからこそ、糖尿病と言われた早い時期から、透析を意識して適切な腎症予防策を考えておく必要があるのです。
透析は避けられない?エビデンスが示す希望
では、糖尿病と診断されたら、誰もが腎症になり、透析に至るのでしょうか。
答えは「いいえ」です。多くの研究が、適切な治療と管理によって腎症の進行を大幅に抑制できることを示しています。
血糖管理の重要性
まず、基本となるのが血糖コントロールです。1型糖尿病患者を対象とした大規模研究であるDCCT/EDIC研究では、厳格な血糖コントロールを行った群は、従来治療群に比べて腎症の発症リスクが大幅に減少することが示されました1。また、2型糖尿病患者を対象としたUKPDS研究でも、血糖コントロールの強化が腎症のリスクを大幅に減少させることが報告されています2。つまり、血糖値を良好に保つことが、腎臓を守るための第一歩なのです。
血圧管理の役割
さらに、血糖管理と並んで極めて重要なのが血圧の管理です。高血圧は腎臓の血管に直接的な負担をかけ、腎症を悪化させる大きな要因となります。ACE阻害薬やARB(アンジオテンシンII受容体拮抗薬)といった種類の降圧薬は、血圧を下げるだけでなく、腎臓を保護する効果があることが分かっています。実際に、これらの薬剤が2型糖尿病患者の腎症の進行を遅らせることを示した研究があります3,。
新しい治療薬の登場
近年では、SGLT2阻害薬という新しいタイプの糖尿病治療薬が、腎臓に対して強力な保護効果を持つことが明らかになり、大きな注目を集めています。CREDENCE試験という大規模な臨床研究では、SGLT2阻害薬カナグリフロジンが、腎不全や透析導入のリスクを30%以上も減少させることが示されました4。この薬剤は、尿中に糖を排出することで血糖値を下げるだけでなく、腎臓への負担を軽減する多面的な効果があると考えられています。
専門医からのアドバイス:今日からできること
これらのエビデンスから分かるように、透析を回避するためには「血糖」と「血圧」の管理が車の両輪となります。そして、早期発見・早期治療が何よりも重要です。
- 定期的な検査を必ず受ける:腎症は、初期段階では自覚症状がほとんどありません。しかし、尿検査で微量のアルブミンを調べることで、ごく初期の段階で発見できます。年に一度は必ず「尿中アルブミン検査」や、腎機能を示す「eGFR」の血液検査を受けましょう。
- 治療目標を主治医と共有する:あなたの年齢や合併症の状況によって、目指すべきHbA1c(ヘモグロビンエーワンシー)や血圧の値は異なります。主治医とよく相談し、ご自身の治療目標を明確にしましょう。一般的に、HbA1cは7.0%未満、血圧は130/80mmHg未満が目標とされています。
- 食事療法、特に減塩を意識する:血圧管理のために、減塩は非常に重要です。1日の塩分摂取量を6g未満に抑えることを目指しましょう。だしや香辛料を上手に使うと、薄味でも美味しく食べられます。
- 処方された薬は正しく服用する:血糖値や血圧の薬は、症状がないからといって自己判断で中断してはいけません。薬は、あなたの腎臓を未来のリスクから守るための重要なパートナーです。
結語
糖尿病と診断されたことは、これからの生活を見つめ直し、ご自身の体を大切にする良い機会です。透析は決して避けられない運命ではありません。最新のエビデンスは、適切な治療と自己管理によって、そのリスクを大幅に減らせることを示しています。
主治医や医療スタッフとよく連携し、前向きに治療に取り組んでいきましょう。正しい知識を力に変え、健やかな毎日を送ることは十分に可能なのです。
参考文献
- Nathan DM; DCCT/EDIC Research Group. Diabetes Care. 2014;37(1):9-16.
- Adler AI, et al. Lancet. 2024 Jul 13;404(10448):145-155.
- Brenner BM et al. Effects of losartan on renal and cardiovascular outcomes in patients with type 2 diabetes and nephropathy. N Engl J Med. 2001 Sep 20;345(12):861-9.
- Perkovic V, et al. N Engl J Med. 2019 Jun 13;380(24):2295-2306.









